生活習慣病について
高血圧
高血圧は自覚症状がなく、動脈硬化を進行させます
 まだ治療を受けていない人を含めて高血圧の患者数はなんと約4,300万人といわれ、国民の3人に1人が高血圧ということになります。しかし、高血圧そのものには自覚症状がほとんどないため、健診などで高血圧を指摘されても放置する人が少なくありません。しかし、高血圧を放置しておくと、動脈の壁に負担がかかって動脈硬化を進行させ、狭心症や心筋梗塞などの心疾患、脳出血や脳梗塞などの脳血管疾患のリスクを高めます。生活習慣を改善し、血圧をコントロールしましょう。
まだ治療を受けていない人を含めて高血圧の患者数はなんと約4,300万人といわれ、国民の3人に1人が高血圧ということになります。しかし、高血圧そのものには自覚症状がほとんどないため、健診などで高血圧を指摘されても放置する人が少なくありません。しかし、高血圧を放置しておくと、動脈の壁に負担がかかって動脈硬化を進行させ、狭心症や心筋梗塞などの心疾患、脳出血や脳梗塞などの脳血管疾患のリスクを高めます。生活習慣を改善し、血圧をコントロールしましょう。
高血圧の診断は?
診察室で測った血圧が140/90mmHg以上であれば、高血圧と診断されます。家庭血圧値では135/85mmHg以上を高血圧とします。
| 診察室血圧 | 140/90mmHg以上 |
|---|---|
| 家庭血圧 | 135/85mmHg以上 |
血圧の目標値は?
血圧は140/90mmHg未満にしておくことが、脳梗塞、脳出血、狭心症、心筋梗塞、腎不全などの病気などの病気を防ぐために大切です。若年・中年者、糖尿病の方、腎臓病の方は、より低い血圧にしておく必要があります。
| 降圧目標(診察室血圧) | |
|---|---|
| 成人(75歳未満) | 130/80mmHg未満 |
| 高齢者(75歳以上) | 140/90mmHg未満 |
| 糖尿病患者 | 130/80mmHg未満 |
| 腎臓病患者 | 130/80mmHg未満 |
高血圧の治療法
減塩、運動、肥満是正などの生活習慣を修正する治療が基本になります。薬を使わなくても、生活習慣の改善を実行することにより血圧はある程度下がります。とくに、食塩は血液量を増加させて血圧をあげたり、心臓に負担を与えるので、減塩することが重要です。はじめに薬を使わない治療で血圧のコントロールを試み、改善しなかった場合には薬による治療を開始します。血圧がかなり高い人や、糖尿病、脳卒中、心臓病や腎臓病がある人は、すぐに薬による治療を開始する場合もあります。
血圧を下げる薬には多くの種類があり、その中から患者さんの血圧のレベルや状態、その他の病気の有無などによって使用する薬を決めていきます。当院では、単に血圧を下げるだけでなく、それぞれの患者様に合った薬を選択するようにしております。
生活習慣改善のポイント
- 減塩
塩分は1日6g未満を目指しましょう。 - 減量
BMI [体重(kg)÷身長(m)÷身長(m) ]を計算して、その値が25以上であれば、25未満になるよう減量にチャレンジしましょう。 - 運動
心臓や脳に病気がなければ、1日30分以上の有酸素運動(ウォーキングなど)を週3回以上行うように心がけましょう。 - 禁煙
タバコをやめるだけで心臓病発症の危険性は半減します。
主な降圧薬
高血圧のタイプやその他の病気の有無などを考慮して選択します
- カルシウム拮抗薬
血管を広げて血圧を下げます
- ARB、ACE阻害薬
血管を収縮させる体内の物質をブロックして血圧を下げます
- 利尿薬
血管から食塩と水分を抜いて血圧を下げます
- β遮断薬
心臓の過剰な働きを抑えて血圧を下げます
糖尿病
糖尿病は早期発見、早期治療を
 食べ物に含まれるブドウ糖は体内に取り込まれると、エネルギーとして利用されます。インスリンは血糖を正常範囲に保つ役割をしますが、インスリンの作用が弱いとブドウ糖を上手く利用できず、血糖値が高くなります。このような状態が続くと様々な合併症を発症します。インスリンの作用不足により、血糖が高くなってしまうのが糖尿病です。
食べ物に含まれるブドウ糖は体内に取り込まれると、エネルギーとして利用されます。インスリンは血糖を正常範囲に保つ役割をしますが、インスリンの作用が弱いとブドウ糖を上手く利用できず、血糖値が高くなります。このような状態が続くと様々な合併症を発症します。インスリンの作用不足により、血糖が高くなってしまうのが糖尿病です。
糖尿病には大きく分けて次の2つのタイプがあります。
1型糖尿病
インスリンを作る細胞が自己免疫異常やウイルス感染などをきっかけに破壊されて、体の中のインスリンの量が絶対的に足りなくなることで起こります。
糖尿病の患者さんのうち、1型糖尿病は10人に1人もいません。
若い方の糖尿病では1型糖尿病が多いですが、年齢に関係なく発症が見られます。
2型糖尿病
食生活・運動不足などの環境因子と体質(遺伝)の要因が組み合わさり、インスリンの働きが悪くなるため、血糖値が上昇します。
日本人の95%以上が2型糖尿病です。
若い人でも発症する場合もありますが、40歳を過ぎてから発症する場合がほとんどです。
糖尿病の診断
糖尿病は、1~2ヵ月の血糖値の変動を反映したHbA1c値や空腹時や食後の血糖値などの検査値を組み合わせて診断します。
- 朝の空腹時血糖値 126mg/dL以上
- 75g経口ブドウ糖負荷試験2時間値 200mg/dL以上
- 時間関係なく測定した血糖値 200mg/dL以上
- HbA1c 6.5%以上
1~4のいずれかがある場合は糖尿病の疑いがありますので、詳しい検査が必要です。
糖尿病の目標値は?
糖尿病の合併症をおこさない、または悪くさせないためには、HbA1cを7%未満にしておくのがよいと言われています。実際には、一人一人の患者様の状態や治療内容によって、目標値はその方に合わせたものを考えます。ご高齢の方や合併症が進んでいる方では、血糖コントロールの目標を緩やかにし、若い方や妊娠中の方はより厳しくコントロールします。
糖尿病の治療
治療は基本的に食事療法、運動療法、薬物療法の3つを組み合わせて行われます。
まずは食事療法と運動療法、生活習慣の改善を行います。食事療法、運動療法だけでは血糖値が正常に近づかない場合に、内服薬や注射薬を用いた治療を行います。薬による治療を始めた後も、食事療法や運動療法は続けていきます。食事療法や運動療法をやめてしまうと、肥満が進んでしまったり、インスリンの働きが悪くなったりして、治療効果が弱まってしまいます。
生活習慣改善のポイント
- 食事
適正なエネルギー量で、バランスの良い、規則正しい食事をとることが大事です。
食べてはいけない食品はありませんが、適正なカロリーの中でバランスの取れた食事を心がけてください。
- 減量
BMI [体重(kg)÷身長(m)÷身長(m) ]を計算して、その値が25以上であれば、25未満になるよう減量にチャレンジしましょう。
- 運動
心臓や脳に病気がなければ、1日30分以上の有酸素運動(ウォーキングなど)を週3回以上行うように心がけましょう。
- 節酒
アルコール自体が高カロリーであるのに加え、飲酒によって自制心がゆるみ、食事療法が守れなくなる可能性があるので、できれば避けましょう。純アルコール換算で、25ml(ビール中瓶1本、日本酒1合程度)を超えないようにしましょう。
- 禁煙
喫煙は糖尿病の発症リスクを高め、糖尿病を悪化させることが知られています。
主な血糖降下薬
糖尿病のタイプなどを考慮して選択します
飲み薬💊
- ビグアナイド薬
肝臓での糖の合成を抑える薬です。 - チアゾリジン薬
筋肉や肝臓でのインスリンの働きを高める薬です。
- DPP-4阻害薬
血糖値が高いときにインスリン分泌を促進します。低血糖などが起きにくいとされています。
- スルホニルウレア(SU)薬
インスリン分泌を促進する薬です。
- 速効型インスリン分泌促進薬
より速やかにインスリン分泌を促進する薬です。
- α-グルコシダーゼ阻害薬
小腸からのブドウ糖吸収を遅らせる薬です。
- SGLT2阻害薬
尿からのブドウ糖排泄を促進する薬です。
注射💉
- GLP-1受容体作動薬
血糖値が高いときにインスリン分泌を促進します。低血糖などが起きにくいとされています。当院では週1回の投与で1週間効果が持続する薬を採用しております。毎日注射する必要がありません。
- インスリン
注射によって直接インスリンを補充します。
脂質異常症
脂質異常症とは
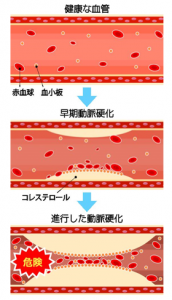 (1)悪玉コレステロール値が高い、(2)中性脂肪値が高い、(3)善玉コレステロール値が低い、ことをまとめて脂質異常症といいます。脂質異常症は、それだけでは特に症状はありませんが、体中の血管で静かに動脈硬化が起こります。動脈硬化が進行すると全身の動脈が硬くなり、血管が狭くなったり詰まったりします。これが心臓で起こると狭心症や急性心筋梗塞になり、脳で起こると脳梗塞になり、生命を脅かします。 脂質異常症を改善するには食事療法、運動療法、薬物療法をバランスよく行うことが重要です。
(1)悪玉コレステロール値が高い、(2)中性脂肪値が高い、(3)善玉コレステロール値が低い、ことをまとめて脂質異常症といいます。脂質異常症は、それだけでは特に症状はありませんが、体中の血管で静かに動脈硬化が起こります。動脈硬化が進行すると全身の動脈が硬くなり、血管が狭くなったり詰まったりします。これが心臓で起こると狭心症や急性心筋梗塞になり、脳で起こると脳梗塞になり、生命を脅かします。 脂質異常症を改善するには食事療法、運動療法、薬物療法をバランスよく行うことが重要です。
脂質の種類
LDL(悪玉)コレステロール
コレステロールを肝臓から身体の組織に運んでいますが、多すぎると血管の壁に入りこみ、動脈硬化を引き起こす一番の担い手になります。
HDL(善玉)コレステロール
余分なコレステロールを肝臓へ戻し、動脈硬化を進行させないように働きます。
中性脂肪
肥満や脂肪肝をきたし、動脈硬化を引き起こすもとになります。
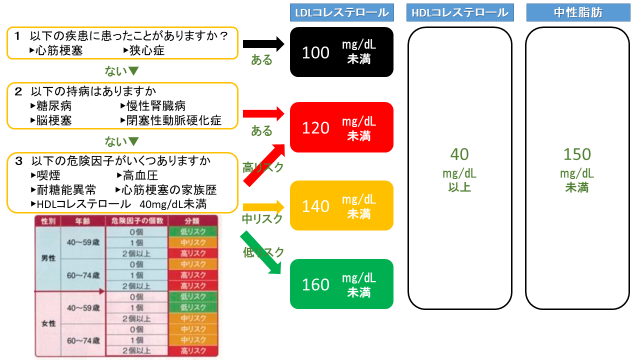
脂質異常症の診断は?
以下の基準値から外れた状態を脂質異常症と診断します。
コレステロールは1日のうちほとんど変化しませんが、中性脂肪は食後3~6時間かけて上昇します。食事療法や薬物療法の効果をみるには、午前中に朝食抜きでの採血が望ましいです。
| 脂質異常症の診断基準(空腹時) | |
|---|---|
| 高LDLコレステロール血症 | LDLコレステロール 140mg/dl以上 |
| 低HDLコレステロール血症 | HDLコレステロール 40mg/dl未満 |
| 高中性脂肪血症 | 中性脂肪 150mg/dl以上 |
脂質異常症の目標値は?
血液検査値の基準値はみんな同じですが、脂質異常症の治療目標は一人ひとり異なります。 心筋梗塞や狭心症をすでに起こしてしまって治療中の方や、糖尿病や高血圧、喫煙などの他の動脈硬化を進めやすい危険因子のある方は、LDLコレステロールをさらに低く維持するようがあります。
脂質異常症の治療
バランスの良い食事、運動、肥満是正などの生活習慣を修正する治療が基本になります。運動は中性脂肪を低下させ、HDL(善玉)コレステロールを上昇させる働きがあります。食事療法や運動療法を行っても、脂質異常症が改善しない場合は内服薬での治療が必要です。ただし動脈硬化のリスクが高い方は、これ以上進行しないように診断時から投薬が必要になります。
生活習慣改善のポイント
- 食事
LDLコレステロールが高い人は- 卵黄や魚卵、内臓などのコレステロールを多く含む食品を控えましょう。
- 野菜や海藻、きのこなどの食物繊維を多く含むものを多くとりましょう。
- 動物性の脂肪を減らし、魚や植物性の脂を多くしましょう。
- 揚げ物や、トランス脂肪酸を含むマーガリンやショートニングなどの過剰摂取を避けましょう。
- 清涼飲料水、果物、ジュースなどの糖質や、炭水化物(主食)の摂りすぎに注意しましょう。
- 減量
BMI [体重(kg)÷身長(m)÷身長(m) ]を計算して、その値が25以上であれば、25未満になるよう減量にチャレンジしましょう。
- 運動
心臓や脳に病気がなければ、1日30分以上の有酸素運動(ウォーキングなど)を週3回以上行うように心がけましょう。 - 節酒
アルコールは中性脂肪を増やすため、注意が必要です。また、飲酒によって自制心がゆるみ、食事療法が守れなくなる可能性があるので、できれば避けましょう。純アルコール換算で、25ml(ビール中瓶1本、日本酒1合程度)を超えないようにしましょう。 - 禁煙
喫煙は、善玉のHDLコレステロールを減らしたり、悪玉のLDLコレステロールをさらに酸化させやすくしたりします。
主な脂質異常症の治療薬
脂質異常症のタイプを考慮して選択します
- HMG-CoA還元酵素阻害薬(スタチン)
肝臓でのコレステロール合成を抑え、LDLコレステロールを強力に低下させ、中性脂肪も低下させます。 - 陰イオン交換樹脂
腸内でコレステロールが豊富な胆汁酸と結合して、コレステロールを便中に排泄させ、低下させます。 - 小腸コレステロールトランスポーター阻害薬
腸内でコレステロールが豊富な胆汁酸の再吸収を抑制することにより、コレステロールを低下させます。 - フィブラート系
主に肝臓で中性脂肪が作られるのを抑える薬です。LDLコレステロール値を低下させたり、HDLコレステロール値を上昇させたりする効果もあります。 - プロブコール
LDLコレステロールを胆汁酸として排出させたり、LDLコレステロールの酸化を抑えたりして、動脈硬化を予防する働きがあります。 - ニコチン酸系
ビタミンの一種で、肝臓で中性脂肪が作られるのを抑えます。また、HDLコレステロール値を上昇させる効果もあります。 - EPA、DHA
青魚に含まれる成分(不飽和脂肪酸)から作られた薬で、中性脂肪値を下げる効果があります。また、血液をサラサラにする効果もあります。
痛風(高尿酸血症)
痛風になると、ある日突然、激痛におそわれます
 痛風とは、ある日突然、関節が腫れて激痛におそわれる病気で、男性に多い病気です。足の親指のつけ根を中心とした部分におこることがもっとも多く、くるぶし、かかと、足の甲を含めると9割以上が足におきます。この発作が起こると、2~3日は歩けないほどの痛みが続きます。その後、痛みは徐々にやわらいでいきますが、正しい診断や治療を受けずに放置していると、同じような発作が繰り返し起こり、発作を起こすたびに病態は悪化していきます。
痛風とは、ある日突然、関節が腫れて激痛におそわれる病気で、男性に多い病気です。足の親指のつけ根を中心とした部分におこることがもっとも多く、くるぶし、かかと、足の甲を含めると9割以上が足におきます。この発作が起こると、2~3日は歩けないほどの痛みが続きます。その後、痛みは徐々にやわらいでいきますが、正しい診断や治療を受けずに放置していると、同じような発作が繰り返し起こり、発作を起こすたびに病態は悪化していきます。
痛風の背後には、「高尿酸血症」という病気が潜んでいます。高尿酸血症とは、体内でつくられる尿酸が増えすぎている状態です。尿酸は体の新陳代謝により発生する老廃物です。通常、体内の尿酸は一定の量に保たれるようになっていますが、尿酸が過剰につくられたり、排出がうまくいかなくなったりすると、体内の尿酸は一定量を超えてしまいます。
高尿酸血症は、それだけでは自覚症状はありませんが、尿酸濃度が高い状態が続くと、血液に溶け切れなかった尿酸は結晶化して、関節や組織にたまっていきます。関節にたまった尿酸結晶に対して免疫細胞が反応し、炎症を起こして痛風発作となるのです。
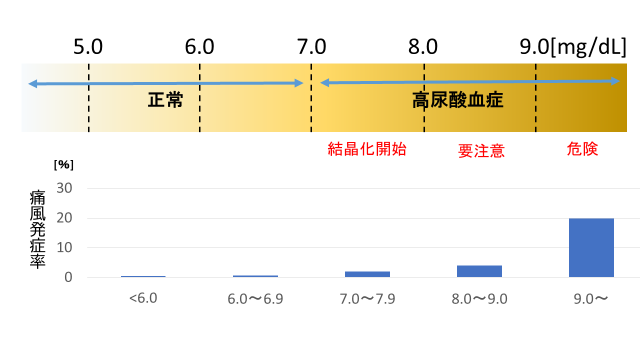
高尿酸血症の診断は?
血液中の尿酸値7.0mg/dL以上で高尿酸血症と診断されます。しかし7.0 以上だから必ずしも「痛風発作」が起きるわけではなく、8.0, 9.0, ・・・と数値が上昇するに従って痛風発作のリスクも上がっていきます。9.0以上の場合、痛風発作が起こったのは約20%であったと報告されています。
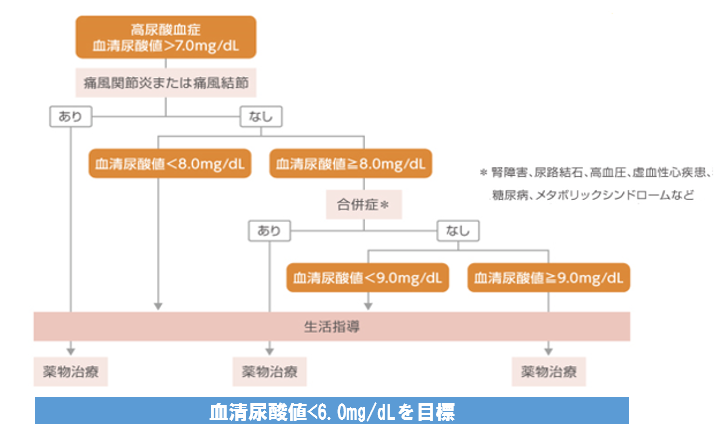
高尿酸血症の目標値は?
高尿酸血症の治療は?
高尿酸血症の原因となるのは、肥満やプリン体・アルコールの摂り過ぎ、運動不足などといわれています。生活習慣の改善を心がけましょう。
尿酸値を下げる治療薬には、尿酸の合成を抑えるものと尿への排泄を増やすものがあります。これらの尿酸値を下げる薬は、基本的には飲み続ける必要があります。ただし、生活習慣が改善して尿酸値が低い状態を維持できる人は、薬の量を減らしたり、止めたりすることもできます。
痛風発作が起こってしまったら、尿酸値を下げる尿酸降下薬は使わず、まずは痛風発作治療薬で患部の痛みや腫れを取り除きます。発作が治まってから、尿酸値を下げる治療を始めます。
生活習慣改善のポイント
- 食事
プリン体の多い食材は控えめにしましょう。プリン体は体内で尿酸へ変化しますので、プリン体を多く含む食品を摂取することで、尿酸値が上がります。プリン体は肉や魚の内臓、魚卵などに多く含まれています。また、果糖は体内で尿酸を作り出すので、果糖を含む清涼飲料水・果物・アイスの過剰摂取を控えましょう。 - 減量
食生活を改善して肥満を解消することで、尿酸値を下げることが可能です。皮下脂肪が蓄積すると尿酸の排泄が妨げられ、内臓脂肪が蓄積すると体の中で作られる尿酸の量が増えます。BMI [体重(kg)÷身長(m)÷身長(m) ]を計算して、その値が25以上であれば、25未満になるよう減量にチャレンジしましょう。 - 運動
心臓や脳に病気がなければ、1日30分以上の有酸素運動(ウォーキングなど)を週3回以上行うように心がけましょう。
- 節酒
ビールはプリン体が多いといわれますが、アルコール自体に尿酸値をあげる作用があります。純アルコール換算で、25ml(ビール中瓶1本、日本酒1合程度)を超えないようにしましょう。 - 飲水
たくさんの尿で尿酸を排泄するため,水やお茶を1日2リットル以上飲みましょう。
主な痛風、高尿酸血症の治療薬
- 痛風発作治療薬
原則的にロキソニンやボルタレンなどの非ステロイド抗炎症薬を使用します。関節炎が消失したら投与を中止します。非ステロイド抗炎症薬の効果が乏しい場合にはステロイドを用います。 - 尿酸排泄促進薬
腎臓に作用し尿酸が尿中へ排泄される働きを促進します。 - 尿酸生成抑制薬
肝臓でプリン体が尿酸に分解されるのを抑えます。